 てんかん
てんかん subtotal hemispherotomy (中心前後回を温存する半球亜全離断術)
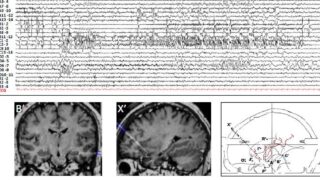
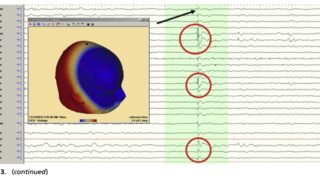
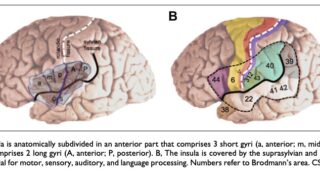
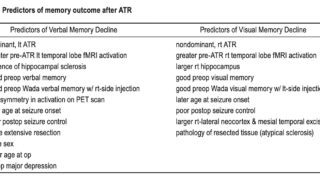
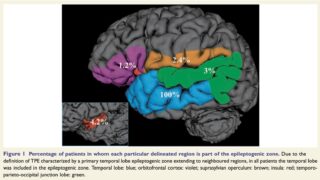
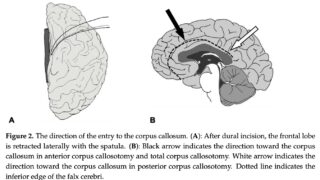
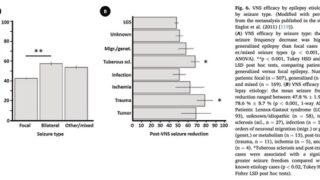
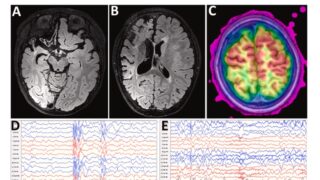
subtotal hemispherotomy (感覚運動皮質を残した半球離断) を受けた, 片麻痺のない20人の小児を後ろ向きに分析【abstract】発作発症時の平均年齢: 3.2±2.8歳手術時の平均年齢: 7.5±4.4歳平均追跡期間: 3.5±2.1歳すべての小児に半球病変あり最終追跡評価では, 小児の75%が発作のない状態を維持単変量解析では, 離断後の中心皮質におけるてんかん様放電の存在は, 発作転帰の予後不良因子であることが明らかになった.中心弁蓋および島の離断は, 手術後の運動機能の予後不良因子だった.片麻痺のない小児に, subtotal hemispherotomyを実施することで良好な発作転帰が得られた.中心弁蓋と島の分離により, 運動機能障害の可能性が高まる可能性がある