どんな疾患に適応か, 有効率, 合併症, 最適なタイミングなどについて勉強してみました.
臨床では, 全般化を防ぐことにより, 退行を遅らせたいときにも行われています.
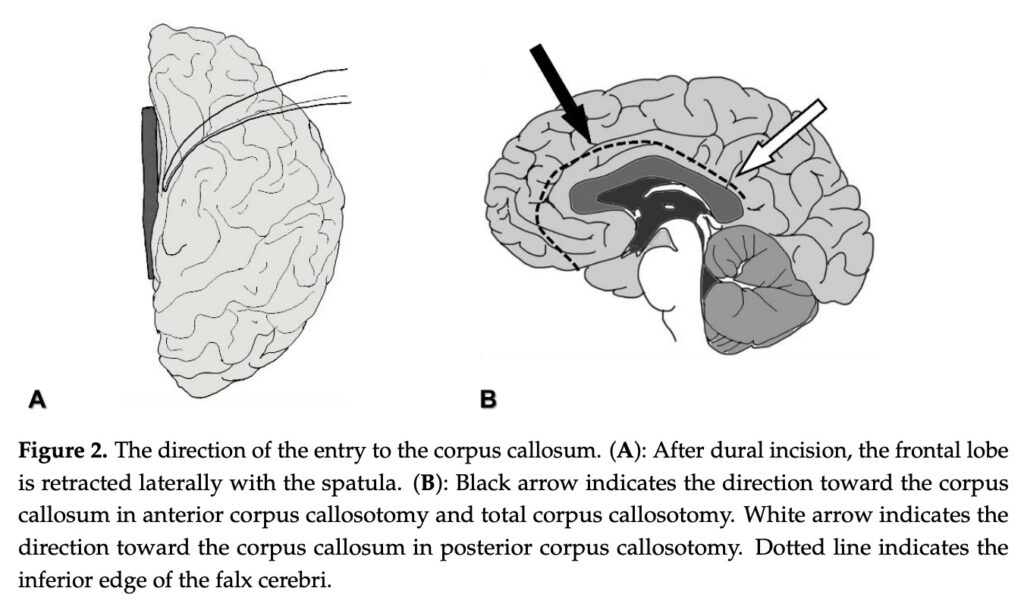
[Uda T, Kunihiro N, Umaba R, et al. Surgical Aspects of Corpus Callosotomy. Brain Sci. 2021;11(12):1608. Published 2021 Dec 5. doi:10.3390/brainsci11121608]
Corpus Callosotomy in the Modern Era: Origins, Efficacy, Technical Variations, Complications, and Indications: review

【前方脳梁離断術, 二期的全脳梁離断術, 一期的全脳梁離断術】
前方脳梁切断術: 脳梁前方部吻部, および/または脳梁中部を離断.
主に前頭葉のネットワークを離断.
43人の研究:
前方2/3脳梁離断術の方が, 前方1/2離断術よりも優れた.
58人の研究 [前方2/3脳梁離断術 (24%), 二期的全脳梁離断術 (19%), 一期的全脳梁離断術 (57%)]:
一期的全脳梁離断術は, さまざまな発作に対してより高い有効性を示した.
帽状腱膜下液貯留, 硬膜外膿瘍, および/または骨弁骨髄炎といった重篤な合併症:
前方2/3 (0%), 二期的 (9%), 一期的 (15%)
発作消失は, 全脳梁離断の方が前方2/3離断よりも優れているが, 合併症のリスクが低いため, 前方2/3離断の方を好まれることもある.
良好な結果が得られなかった場合は, 二期的全脳梁離断を検討.
【有効率】
脳梁離断術の発作消失は, 10%未満.
27人の小児:
全脳梁離断術をうけた91%が, Engel I-Ⅲを達成. 部分脳梁離断では75%.
26人 (平均追跡期間34か月, 範囲12-64か月):
MRI が正常, 6歳未満の場合, 全脳梁離断術で19.2%がEngel I.
74人 (全員2年以上の追跡調査):
前方2/3離断術の18.9%で, 発作消失.
16人 (平均追跡期間7.3年, 範囲1-10年):
前方2/3離断術で, Engel I 6.3%, Engel Ⅱ 62.5%, Engel Ⅲ 31.3%.
95人 (5年以上追跡調査):
発作頻度または重症度75%以上減少の割合.
全般性強直間代発作 (77.3%),
転倒発作 (77.2%),
全般性強直発作 (71.4%)
単純部分発作 (71.4%)
複雑部分発作 (47.8%)
1742人のメタ解析:
てんかん発作消失 (18.8%), 転倒発作消失 (55.3%)
てんかん発作が消失する予測する因子:
infantile spasmsの存在, MRIで大きな異常がない, てんかん病歴が短い.
転倒発作が消失する予測する因子:
部分脳梁離断術よりも全脳梁離断術, 原因が特発性.
脳梁離断術で発作が改善すると, 行動, 生活の質, 発達/IQの改善と相関あり.
親や介護者は, 部分的脳梁離断術よりも全脳梁離断術の結果に満足することが多い.
【術後発作再発率】
平均17.2年間の追跡調査:
73.6% (95人中70人) 顕著な発作改善.
転倒発作再発率 (手術後3年から13年にわたって追跡調査した78人):
全脳梁離断術7%. 部分的脳梁離断31%で再発.
全脳梁離断術もしくは部分的脳梁離断術をうけた31人:
術後2年再発率33%, 術後10年再発率56%.
【術後の脳波所見】
全般性てんかんと考えられていた患者で, 術後に局所性または側方性が明らかになることがある.
脳梁離断術後小児 16人/149人:
EEGおよびPET/SPECTで側方化または局在化が発見され, 局所的または多葉的切除により56%がEngel Iの結果を達成.
【合併症】
術後片麻痺はよくみられるが, ほぼすべての患者で完全に改善する.
一時的な合併症: 無動, 無言症, 攻撃性, 脱抑制
潜在的な合併症: 脳梗塞, てんかん重積状態, 開頭手術に関連した合併症.
その他に, 行動障害, 注意力低下, 失感情症, 運動障害, 視力障害, 書字障害, 両手の動きや協調.
全脳梁離断術では, 言語能力が悪化する可能性がある.
離断症候群は, 加齢 (成人) と関連している可能性がある.
系統的レビュー (小児の離断症候群発生率): 全脳梁離断術 12.5%, 前方脳梁離断術 0%.
【適応症】
Lennox-Gastaut syndrome, 結節性硬化症, West症候群など.
Sturge-Weber症候群も脳梁離断術によって改善がみられることもある.
【Lennox-Gastaut syndrome】
メタ分析: LGSに対する, 脳梁離断術とVNSの有効性を比較
脱力発作を除く発作型に対しては同等.
脱力発作においては, 50%以上発作頻度減少は脳梁離断術が80.0%, VNSは54.1%.
75%以上発作頻度減少は脳梁離断術が70.0%, VNSは26.3%.
VNSに続いて脳梁離断術を併用することは, すべてのタイプの発作を軽減するのに効果的である可能性あり.
転倒発作の場合を除き, 脳梁離断術に反応しなかった患者も, 追加のVNSで発作が改善することもある.
【VNSとの比較】
平均年齢44歳 (21-74歳) の研究:
発作50%以上減少はVNS 40%, 脳梁離断術 79.5%.
小児425人の脱力発作 (平均追跡期間41.9か月):
発作頻度90%以上改善は, 脳梁離断術 69.0%, VNS 28.2%.
脳梁離断術では再手術を必要とする合併症 (シャントを必要とする水頭症, 感染症, 骨弁除去, 症候性出血) の発生率が6.6%と高い. VNSは3.8%.
脳梁離断術で, 14%が離断症候群.
後遺症は非常に多様で, ほとんどが一時的.
前方脳梁離断術とVNSを組み合わせは良好な結果をもたらす.
【その他の交連の切断】
前部, 後部, 海馬部を含む交連の切断が, 効果があるかは不明.
【結論】
脳梁離断術は強直発作, 脱力発作, ミオクロニー転倒発作に最も効果的.
全脳梁離断術は, young childrenや, 離断症候群の後遺症が気付きにくい重度神経学遅滞がある例に更に行われる.
older childrenや成人では, 発話や歩行障害を避けるために前方2/3脳梁離断術の方がより適切である.
多くのてんかんセンターでは, 脳梁離断術とVNSの両方を同時に, または順に実施.
脳梁離断術は, 急速に全般化する焦点てんかんの側方化に役立ち, 焦点切除への橋渡しとしても役立つ.
[Markosian C, Patel S, Kosach S, Goodman RR, Tomycz LD. Corpus Callosotomy in the Modern Era: Origins, Efficacy, Technical Variations, Complications, and Indications. World Neurosurg. 2022;159:146-155. doi:10.1016/j.wneu.2022.01.037]
コメント