前頭葉てんかんの症候は非常に多様で, 心因性非てんかん発作 (PNES) と誤診されるケースも多いです.
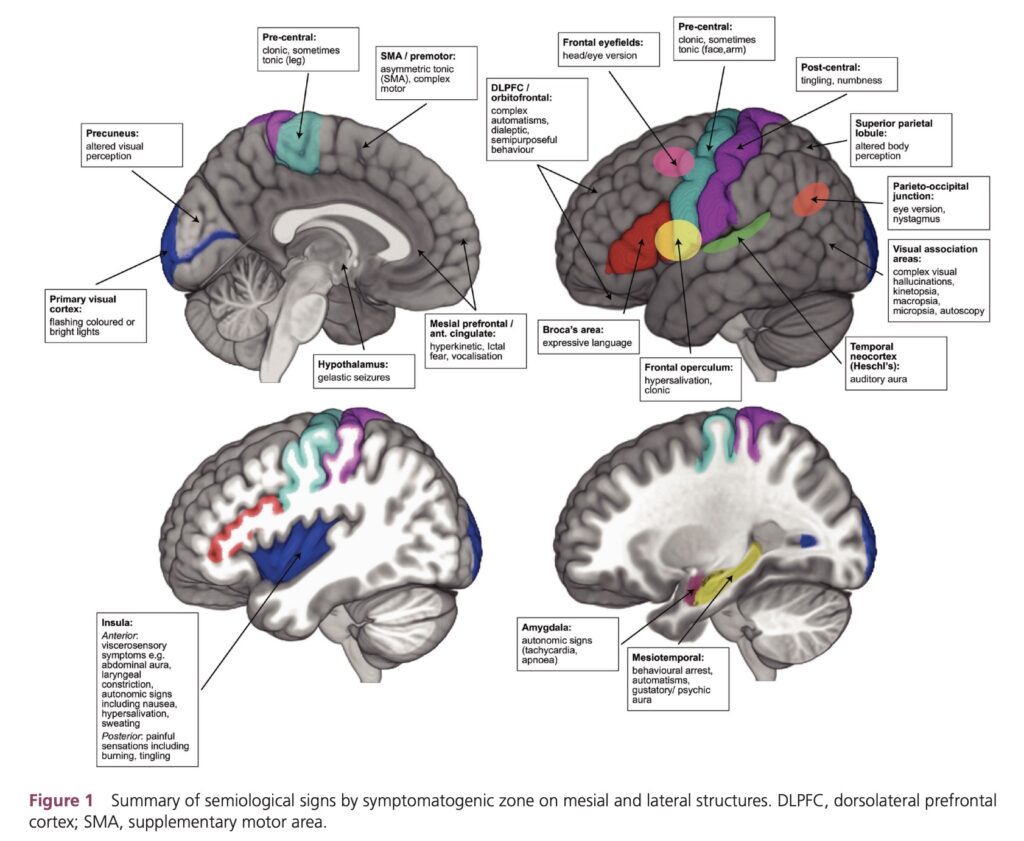
前頭葉背外側を焦点とする場合は, いわゆる教科書的な強直, 間代, 偏向を伴うことが多いです.
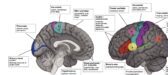
Mesial prefrontal/anterior cingulate: hyperkinetic, ictal fear, vocalisation
Dorsolateral prefrontal cortex/orbitofrontal: complex automatisms, dialeptic, semipurposeful behavior
[Chowdhury FA, Silva R, Whatley B, Walker MC. Localisation in focal epilepsy: a practical guide. Pract Neurol. 2021;21(6):481-491. doi:10.1136/practneurol-2019-002341]
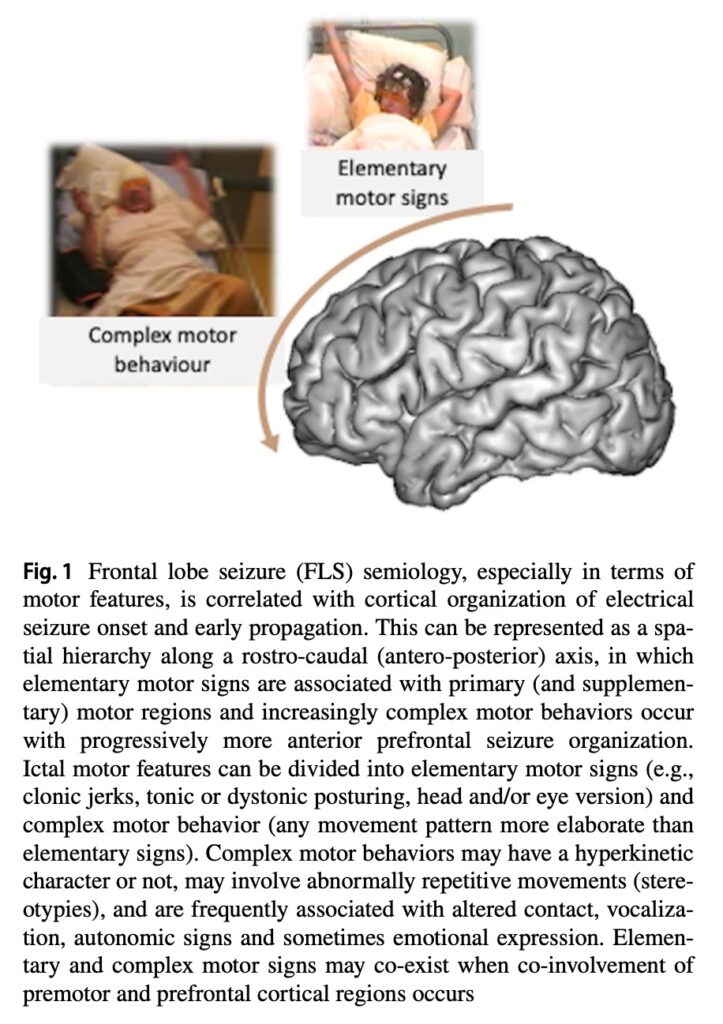
前頭葉の前の方に行くほど, 過運動発作, 発声, 自律神経症状, 感情的な表現を伴うなど, 複雑な発作症候です.

前頭葉は前後方向に投射繊維が豊富です.
[McGonigal A. Frontal lobe seizures: overview and update. J Neurol. 2022;269(6):3363-3371. doi:10.1007/s00415-021-10949-0]
よって, 前頭葉てんかんの場合は, 脳波変化は急速に伝播し, 発作徴候も画一的ではない印象があります.
前頭葉内側 (mesial frontal)
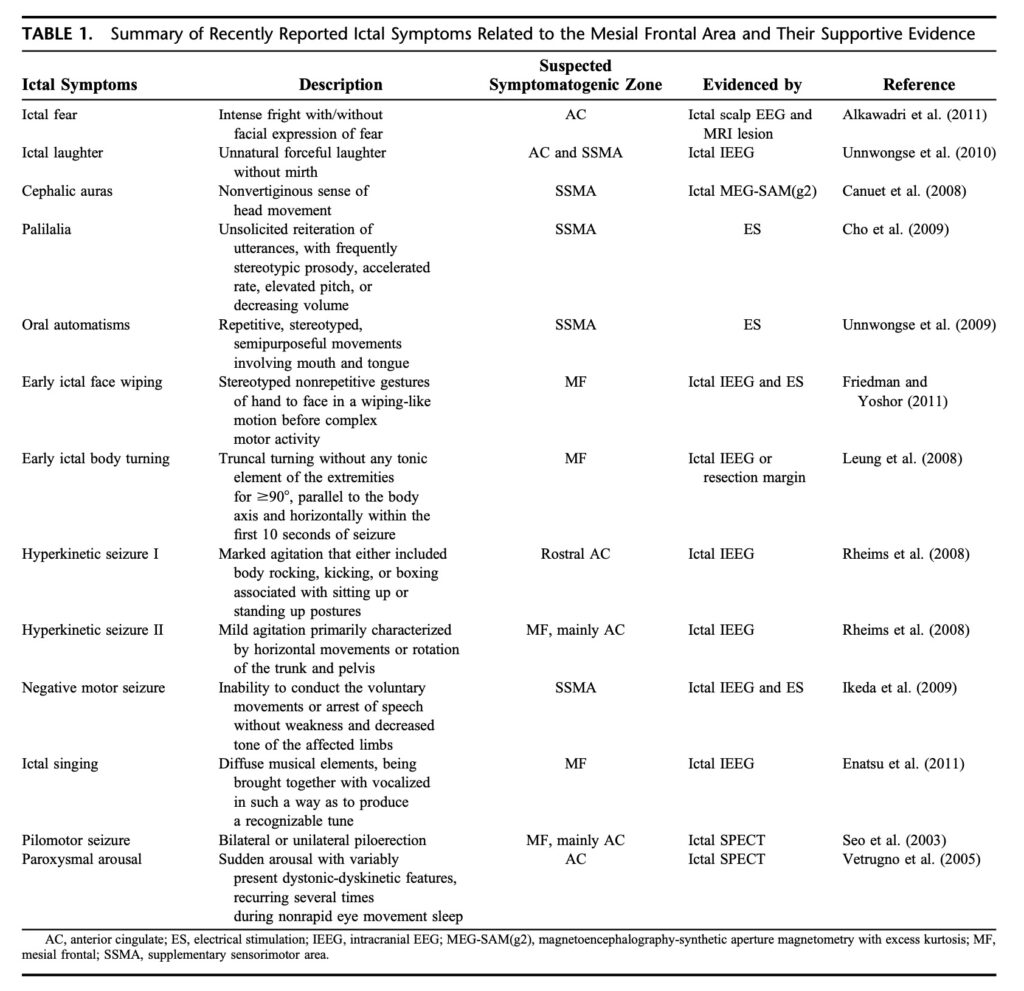
前部帯状回 (anterior cingulate: AC), 補足運動感覚野 (supplementary sensorimotor area: SSMA)
表情を伴ったり伴わない恐怖: AC
感情を伴わない強制的な笑い: AC, SSMA
めまいではない頭が動く感覚: SSMA
反復言語: SSMA
10秒以内に90度以上の体幹のねじれ, 四肢に強直を伴わない: 内側前頭葉
口部自動症: SSMA
典型的なhyperkinetic seizure: rostal AC (前部帯状回の先端の方)
体幹や骨盤を揺らすおだやかなhyperkinetic seizure: 内側前頭葉, 主にAC
随意運動や話すことがきなくなるnegative motor seizure: SSMA
歌う: 内側前頭葉
発作性に覚醒し, dystonic-dyskieticを伴う: AC
[Beleza P, Pinho J. Frontal lobe epilepsy. J Clin Neurosci. 2011;18(5):593-600. doi:10.1016/j.jocn.2010.08.018]
前頭眼窩 (orbitofrontal)
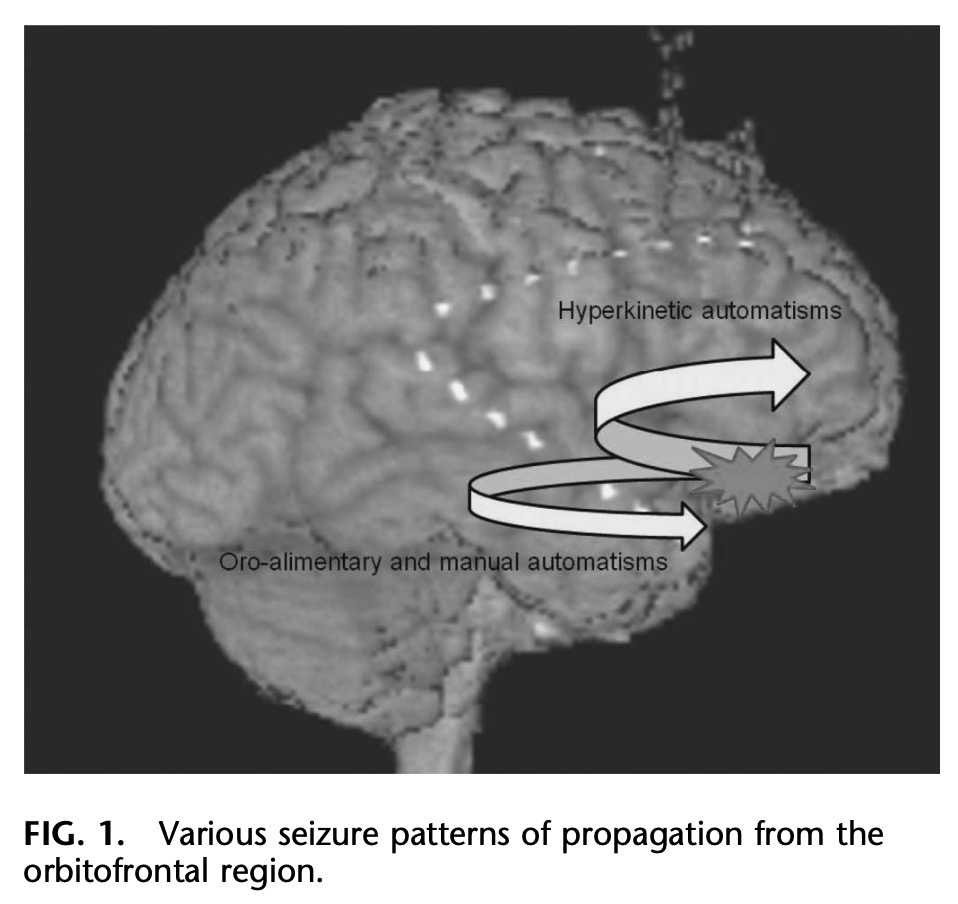
発作の広がり方によって, 過運動性自動症を伴う前頭葉型発作, または口部, 手の自動症を伴う側頭葉型発作のいずれかで発症.
[Kriegel MF, Roberts DW, Jobst BC. Orbitofrontal and insular epilepsy. J Clin Neurophysiol. 2012;29(5):385-391. doi:10.1097/WNP.0b013e31826bd82e]
意識が保たれる過運動発作もある (睡眠関連運動亢進てんかん)
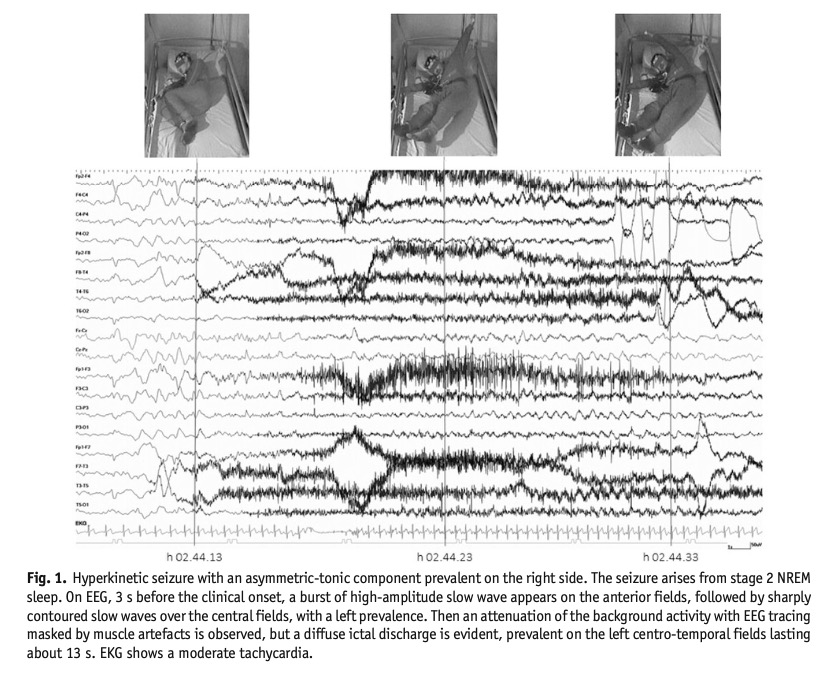
[Kurahashi H, Hirose S. Autosomal Dominant Sleep-Related Hypermotor (Hyperkinetic) Epilepsy. In: Adam MP, Feldman J, Mirzaa GM, et al., eds. GeneReviews®. Seattle (WA): University of Washington, Seattle; May 16, 2002].
睡眠関連運動亢進てんかん診断基準
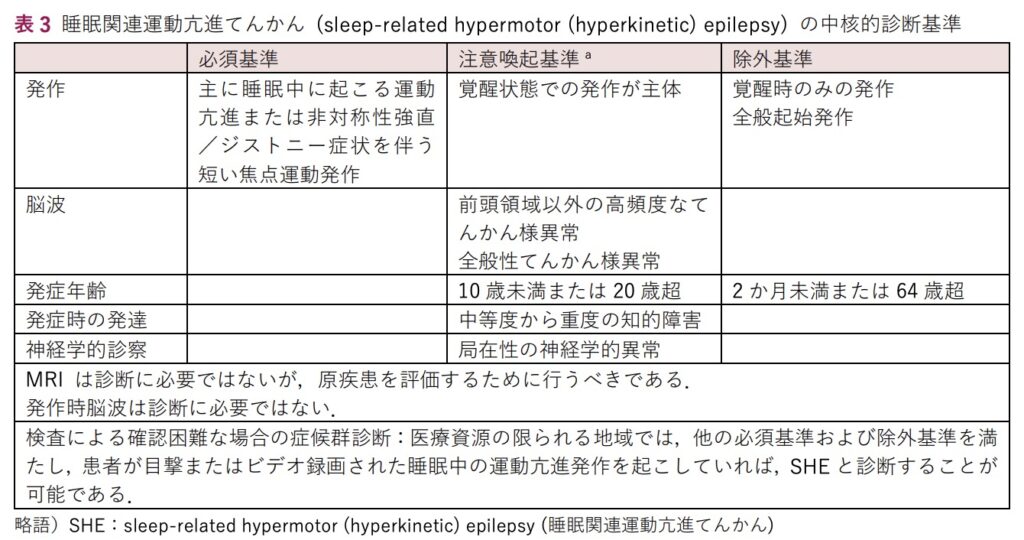
睡眠中に発生する運動発作の群発を特徴とする
発作の起始・消失は突然であり, 典的例では短く (2分未満), 意識は保たれ, 定型的な運動亢進または非対称性ジストニー/強直運動パターン
特に脳の構造異常や, 特定の遺伝子 (KCNT1など) に関連している場合,薬剤抵抗性を示すことがある.
【年齢】
発作発症時の年齢は, ほとんどが20歳以下
典型的には青年期 (11-14歳)
発作発症時の年齢は, 2か月から64歳まで幅がある.
神経学的診察は正常.
周産期発達は通常正常.
【発作】
激しい運動亢進または非対称性強直/ジストニー症状を呈する焦点運動発作
通常, 自律神経症状 (頻脈, 頻呼吸, 不規則な呼吸リズム), 発声, 恐怖などの不快な感情表現を伴う
頭部および眼球の偏位がみられることもある.
運動亢進は, 四肢近位または体軸筋を侵し, ペダル漕ぎ, 骨盤突き上げ, ジャンプ, 叩く, 揺らす動作などの不規則で大
きな振幅の運動を生じる
焦点運動発作は, 臨床的には微細(以前は発作性覚醒 (paroxysmal arousal) と呼ばれていた) であったり, より長くより複雑(てんかん性徘徊 (epileptic wandering) 等)であったりする
睡眠中の発作が本症候群の特徴であるが, 27~45%の患者で生涯のある時期に覚醒状態での発作を経験している
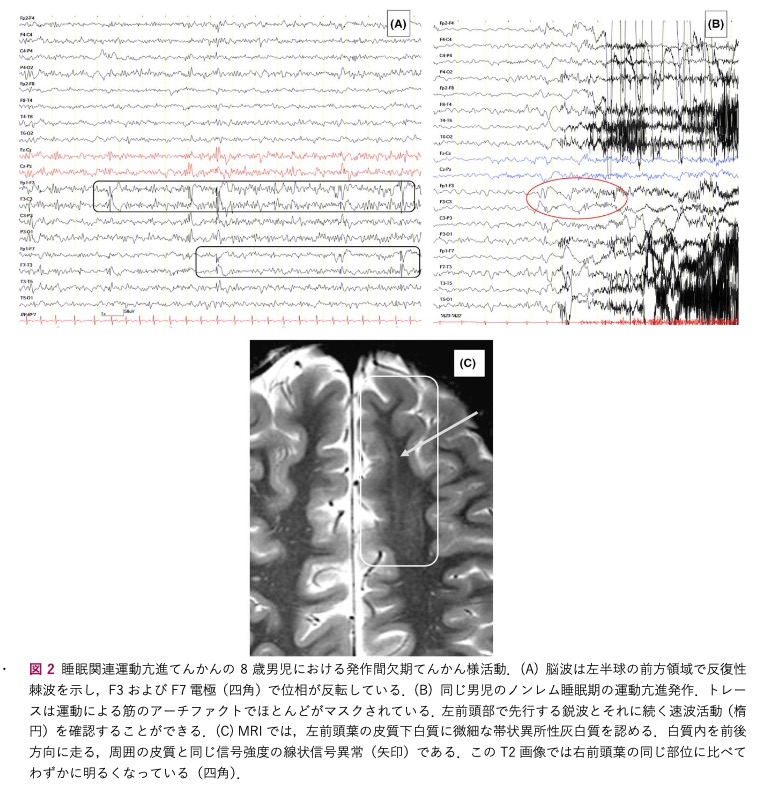
【脳波】
脳波の背景活動は通常正常
覚醒時の脳波は, ほとんどの患者 (50-90%) で, てんかん様異常は認めない
睡眠中, 約50%の患者で, 前頭部に発作間欠時てんかん様異常が認められる
発作時脳波は, 運動のアーチファクトによって不明瞭になり明確な発作パターンを示さない場合や, 進展する鋭徐波または棘徐波放電, 律動性徐波活動, 前頭部のびまん性背景活動平坦化などがみられることがある
発作後の焦点性徐波がみられることもある.
頭蓋内脳波記録により, 発作時放電がさまざまな前頭外領域 (島弁蓋, 側頭, 頭頂皮質) に起始することが証明されている
【遺伝学】
病因は素因性, 素因性構造的, 後天性の場合がある
家族性SHEは通常, 常染色体顕性遺伝形式 (常染色体顕性SHE [autosomal dominant SHE, ADSHE]), その浸透率は約70%
病的遺伝子バリアントはADSHEの約 19%および孤発性SHEの7%
【治療】
ほとんどは, 知能と画像所見は正常で, 第一選択のASMに反応する.
知的障害, 神経学的異常, 画像異常, 覚醒時発作を有する患者は, 発作寛解を達成する可能性が低くなる.
一部の病因では, てんかん外科が有効である場合がある.
最良の手術成績は, 病因が境界明瞭な構造的病態, 特に限局性皮質異形成 (FCD) IIb型.
【鑑別】
心因性非てんかん発作:
SHEの患者は, 発作時に両側性運動があっても意識が保たれている場合がある.
また, 発作時脳波は決定的な発作パターンを示さない場合があるため, PNESと誤診されることがある.
PNESは, あまり定型的ではなく, 覚醒中に起こる
SHEでは定型的な運動亢進症状, 短時間, 睡眠中夜間を通して発作が群発する
https://jes-jp.org/jes/pdf/2_Riney-International_ja.pdf
Therapy in Sleep-Related Hypermotor Epilepsy (SHE). Curr Treat Options Neurol. 2020
難治性睡眠関連運動亢進てんかんの治療
SHEの約3分の1が薬剤抵抗性
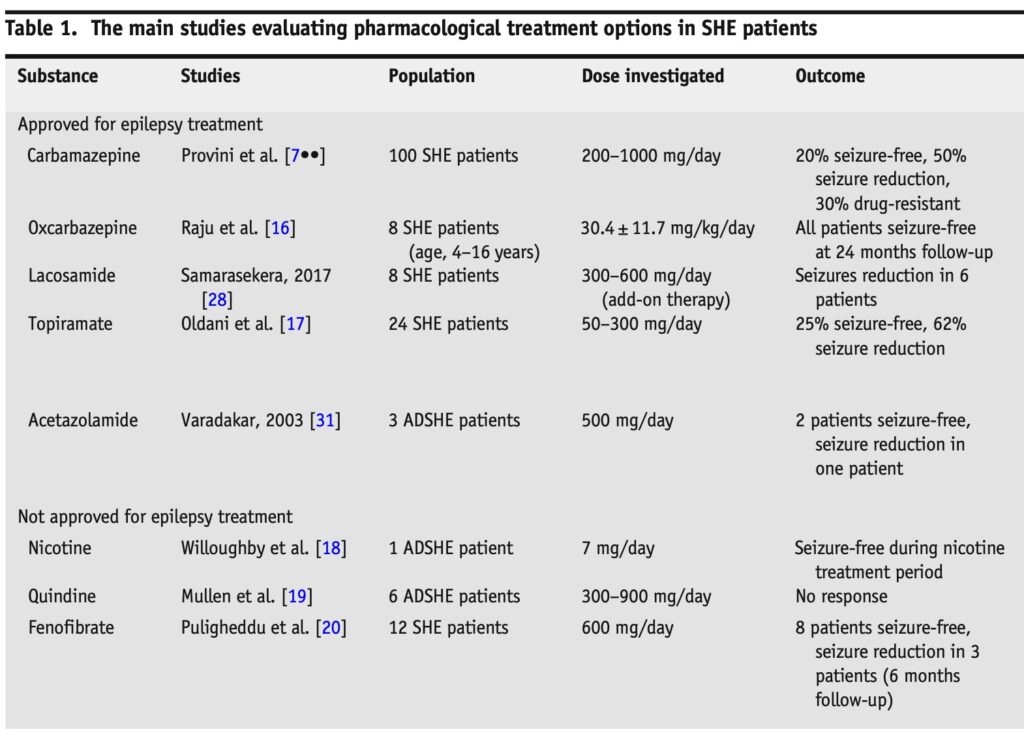
【ASM】
ナトリウムチャネルブロッカーが好まれる
CBZ: SHE患者の第一選択治療薬として考慮.
発作が睡眠中にのみ起こる場合, 就寝時の単回投与 (200~400 mg) から開始
SHEにおけるCBZの抗てんかん活性が, nAChR阻害に起因する可能性あり
CBZは患者の20%で発作を完全に消失. 他の48%では発作50%減少
TPM: 第2選択の単独療法またはCBZの追加療法. 就寝前に1回, 低用量 (100 mg) を投与する
TPM (就寝時50~300 mg) を単独療法または追加療法 (CBZと併用) で患者の25%で発作消失, 62%で発作50%減少
TPM平均投与量は約100 mg/日だった
LCM: CBZ耐性患者において選択肢
8人中5人で発作頻度が50%以上減少. 1人は25%減少.
アセタゾラミド: CBZへの追加療法としてACZ (就寝時500 mg) で3人中2人の患者は発作が消失, 1人発作頻度減少
ニコチンパッチ, フェノフィブラート: SHE病態生理学に神経ニコチン性アセチルコリン受容体 (nAChR) が役割を果たす. ニコチンパッチやフェノフィブラートは, この受容体システムを調節.
ニコチンパッチ (7 mgから開始し, 21 mg/日まで増量) により, 発作が完全に消失症例もある.
フェノフィブラートを6ヶ月間, 1日600 mgを経口投与. 11人中8人が発作消失, 3人は発作頻度が75%以上減少.
【VNS】
患者の約半数で長期的に発作が50%以上減少
3.5年間の追跡調査の後, 患者は発作頻度が80%減少し, てんかん重積状態のエピソードを経験しなくなった症例もある
[Asioli GM, Rossi S, Bisulli F, Licchetta L, Tinuper P, Provini F. Therapy in Sleep-Related Hypermotor Epilepsy (SHE). Curr Treat Options Neurol. 2020;22(1):1. Published 2020 Jan 30. doi:10.1007/s11940-020-0610-1]
【まとめ】
一見PNESのような発作エピソードでも, 内側前頭葉もしくは前頭眼窩からの前頭葉てんかん発作のこともあります.
前の記事で記載したように, 内側, 前頭眼窩由来の場合は脳波で検出できないこともあります.
よって詳細な病歴聴取が鍵となります.
睡眠中に頻発するようであれば, 睡眠関連運動亢進てんかんを想起する必要がありそうです.
発作時に両側性運動があっても意識が保たれている場合があります
睡眠関連運動亢進てんかんの場合は, CBZ > TPM, LCM > アセタゾラミド, ニコチンパッチ, フェノフィブラートを考慮
ちなみにILAE 2022では, 「hypermotor」ではなく「hyperkinetic」が承認された用語だそうです.
コメント