Learnings from 30 years of reported efficacy and safety of vagus nerve stimulation (VNS) for epilepsy treatment: A critical review. Seizure. 2020
迷走神経刺激療法 (vagus nerve stimulation: VNS) はどのようなてんかんに良いか?

埋め込み型VNSに対する反応率 (発作頻度が50%以上減少した割合) は45-65%
有効性は2年目から5年目にかけて増加.
シナプスの形成, 神経伝達の変化に時間がかかると推測されている.
3, 6, 12, 24, 36か月で, それぞれ25.0%, 40.9%, 53.3%, 60.0%, 66.2%の発作減少.
50%以上発作減少は, それぞれ38.9%, 46.8%, 55.8%, 57.7%, 58.8%.
また, 成人よりも小児の方が, VNS有効率は高い.
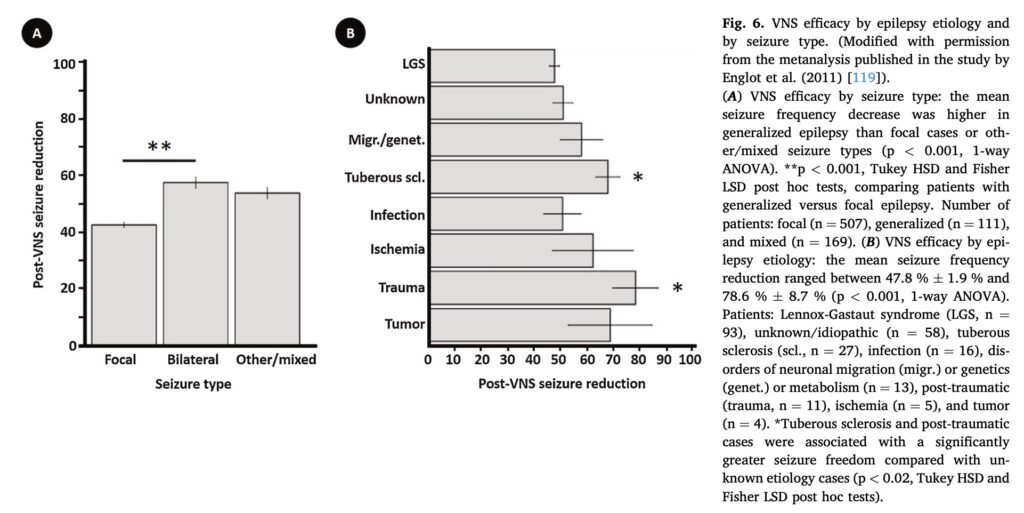
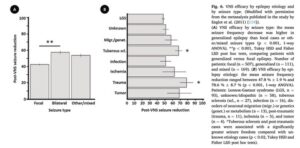
焦点てんかんよりも, 全般てんかんおよび焦点全般合併てんかんの方が, 若干効果が高い可能性あり.
病因別に関してはばらつきあり. 外傷後, 結節性硬化症の方が効果が高い可能性あり.
【禁忌】
重度パーソナリティー障害, アルコールや薬物による精神疾患, 重度精神疾患, 重度心疾患 (特に徐脈性不整脈)
迷走神経性失神の既往, 喘息や睡眠時無呼吸のコントロール不良 (悪化するリスクがある)
自律神経失調症の既往, 胃潰瘍または十二指腸潰瘍, 嗄声, 迷走神経切開の既往.
左迷走神経に切除の既往, または合併症高リスク.
左迷走神経に重大なリスクが伴う場合には, 右迷走神経を考慮することができる.
【合併症】
平均発生率5%未満:術後軽度感染, 声帯麻痺, 咳, 首の痛み, 下部顔面麻痺
刺激強度が強いほど, 副作用リスクが高くなる.
軽度嗄声 (38.8%), 発声障害 (<5%), 頸部痛 (<5%), 労作時呼吸困難感 (<5%), 咳嗽 (5%), いびき (<5%), 唾液過多 (<5%).
その他, 運動失調, 消化不良, 不眠, 喉頭痙攣, 刺激パルスと関連した筋肉の動き, 吐気.
下反回神経刺激に関連する喉頭気管機能障害は, 約66%に発生するが通常は一過性.
【VNS抜去を必要とする合併症】
術後感染症 2.6%, 血腫 1.9%, 声帯麻痺 1.4%, 疼痛および感覚関連合併症 1.4%, 下部顔面麻痺 0.2%
【VNS抜去】
リードは, 喉頭, 内頸静脈, 頸動脈に近接しているため除去困難.
コイルの近くでリードを切断し, 残りの部分をそのままにしておくことが一般的な方法である.
摘出率は研究間で異なり9.7-18.2%.
一般的な原因は, ハードウェア故障, 発作効果なし, 感染症.
感染症, ハードウェア故障, 頭頸部病変のMRI検査, 患者の希望により除去することもある.
摘出による合併症の発生率は低い.
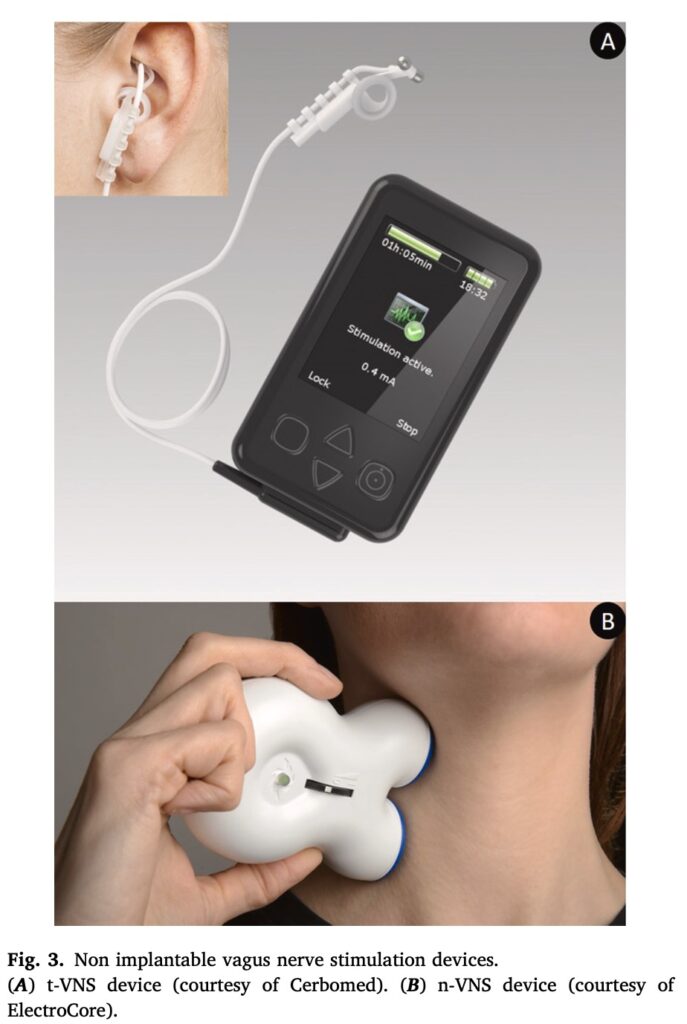
海外では, 非植え込み型や, うつ病, 群発性頭痛, 肥満治療にも承認.
[Toffa DH, Touma L, El Meskine T, Bouthillier A, Nguyen DK. Learnings from 30 years of reported efficacy and safety of vagus nerve stimulation (VNS) for epilepsy treatment: A critical review. Seizure. 2020;83:104-123. doi:10.1016/j.seizure.2020.09.027]
【抗うつ効果】
最大の抗うつ反応を達成するまでに, 通常6-12か月の範囲で持続的なVNSが必要.
難治性うつ病におけるVNS研究では, 30-53%の反応率で抗うつ効果が実証.
難治性てんかんよりも難治性うつ病の方が, VNS設定が弱くても効果あり.
より高電流とパルス幅を受けた患者の抗うつ効果は, 22週時点で低設定グループよりも, 統計学的に有意ではないが数値的に高かった.
中設定および高設定ではうつ病再発の可能性が低くなった.
[Conway CR, Udaiyar A, Schachter SC. Neurostimulation for depression in epilepsy. Epilepsy Behav. 2018;88S:25-32. doi:10.1016/j.yebeh.2018.06.007]
【まとめ】
VNSは, てんかん発作も抗うつ効果も50%の反応率といった印象です.
難治性うつ病を併存している場合には, DBSよりもVNSの方が良さそうです.
【なぜ左迷走神経を選択するか】
右迷走神経刺激の有効性は, 臨床試験で調査されていない.
一般的には, 右迷走神経刺激は洞性徐脈や心停止のリスクが高くなるため避けられているが, これはイヌのモデル研究で示されており, ヒトでは心臓迷走神経構成は異なるとされる.
数例の研究で, 左迷走神経刺激と同様の有効性が報告されている.
右迷走神経刺激の適応 (重大な状況に限定):
術中合併症 (頸部切開時の大出血),
急性合併症 (左声帯麻痺, 顔面麻痺, 心停止, 創部感染),
再移植が困難: 摘出が高リスク, 神経線維化や萎縮)
[Toffa DH, Touma L, El Meskine T, Bouthillier A, Nguyen DK. Learnings from 30 years of reported efficacy and safety of vagus nerve stimulation (VNS) for epilepsy treatment: A critical review. Seizure. 2020;83:104-123. doi:10.1016/j.seizure.2020.09.027]
コメント